Питание при хроническом гастрите: ликбез от диетолога
Гастрит – это заболевание, характеризующееся воспалением слизистой оболочки желудка. Более глубокие изменения с распространением на мышечную стенку желудка – это уже язвенная болезнь, которая является значимым фактором риска рака желудка.
Так что, такое часто встречающееся заболевание, как гастрит, без внимательного к нему отношения, может привести к очень неприятным последствиям.
При хроническом течении заболевания, связанных с ним нарушений пищеварения и всасывания может возникать дефицит некоторых витаминов, в частности, вит. В12 и В9, а также дефицит железа. Недостаток перечисленных микронутриентов имеет свои специфические проявления, например, развивается анемия.
Что же способствует возникновению гастрита, может быть названо его причиной?
С симптомами гастрита сталкивается в течение жизни практически каждый человек.
Это различного характера боли в животе, чаще «под ложечкой», от ноющих до схваткообразных острых, тошнота и рвота, изжога и отрыжка, нарушения стула (как диарея, так и запор), вздутие живота – вот неполный перечень неприятностей, которые несет с собой воспаление желудка.
Гастрит может быть острым, это неприятная, но, как правило, быстро проходящая ситуация. Чаще его провоцирует какой-то яркий фактор. Например, большая порция алкоголя или непривычное употребление жирного жареного мяса, или прием 3-4 порошков от простуды в день.
Хронический же гастрит может протекать бессимптомно, о чем стало известно при анализе планово выполненных гастроскопий. Но стабильность такого гастрита очень неустойчивая и любое, менее выраженное воздействие, может привести к обострению.
Разделение гастрита на гипоацидный (с пониженной секрецией или кислотностью, чаще атрофический) и гиперацидный (с сохраненной или повышенной кислотностью) имеет важное значение не только для постановки грамотного диагноза, но и при выборе терапии и диетического подхода.
Диета при гастрите имеет некоторые общие положения.
Существуют также особенности меню во время обострения и в зависимости от типа секреции.
Итак, что нужно иметь в виду и стараться придерживаться человеку, которого беспокоит гастрит.
Можно составить примерный список продуктов, допустимых и нежелательных при гастрите. Строгость в отношении последних зависит от стадии заболевания и от индивидуальных отношений с продуктами.
Основой рациона должны стать:
Особенности питания при остром гастрите и обострении хронического
В остром периоде назначают «Стол №1а». Это не совсем физиологичный рацион, он ограничен по калориям, однообразен, обеднен витаминами. Количество приемов пищи увеличивается до 6-8 в день, пища протертая, пюреобразная, свежие овощи и фрукты исключены совсем, супы только на воде или овощном отваре, «слизистой» консистенции, мясо и рыба исключительно в виде фарша, только вареные или на пару, никакие специи не добавляются, количество соли минимально, хлеба нет, даже подсушенного.
Такого режима можно придерживаться 5-7 дней. Назначение его направлено на максимальную защиту слизистой желудка от любых раздражающих факторов.
Затем режим питания несколько расширяется за счет добавления постных мясных бульонов, сухариков, фруктовых киселей.
Достаточно строгий лечебный режим питания рекомендовано соблюдать до 1,5-2 месяцев, затем постепенно расширять набор продуктов и блюд под контролем самочувствия.
Запрещенными (нежелательными) продуктами остаются:

Кофеин является сильным стимулятором желудочной секреции, поэтому его употребление должно быть ограничено.
Следуя принципам диетотерапии можно серьезно ускорить выздоровление и побороть гастрит.
Принципов «диеты гастрита» можно придерживаться при возникновении симптомов самостоятельно, особенно если предыдущий опыт работы с врачом в этом направлении. Крайние варианты ограничений (только протертая пища, исключение овощей и мяса, специй) не должны практиковаться больше 5-7 дней, это чревато другими нарушениями обмена.
Обязательно обратитесь к специалисту для выработки плана лечебной диеты именно для вас в конкретной клинической ситуации.
Вам поможет врач-гастроэнтеролог или врач-диетолог.
КИШЕЧНЫЙ ДИСБАКТЕРИОЗ
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Что понимают под дисбактериозом?
Какие методы диагностики являются современными и достоверными?
Какие лекарственные препараты применяются при дисбактериозе?
Нормальная микробная флора кишечника
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
Дисбактериоз
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
Дисбактериоз тонкой кишки
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Дисбактериоз толстой кишки
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
Клинические особенности дисбактериоза
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Основным симптомом псевдомембранозного колита является обильная водянистая диарея, началу которой предшествовало назначение антибиотиков. Затем появляются схваткообразные боли в животе, повышается температура тела, в крови нарастает лейкоцитоз. Эндоскопическая картина псевдомембранозного колита характеризуется наличием бляшковидных, лентовидных и сплошных «мембран», мягких, но плотно спаянных со слизистой оболочкой. Изменения наиболее выражены в дистальных отделах ободочной и прямой кишок. Слизистая оболочка отечная, но не изъязвлена. При гистологическом исследовании обнаруживают субэпителиальный отек с круглоклеточной инфильтрацией собственной пластинки, капиллярные стазы с выходом эритроцитов за пределы сосудов. На стадии образования псевдомембран под поверхностным эпителием слизистой оболочки возникают экссудативные инфильтраты. Эпителиальный слой приподнимается и местами отсутствует; оголенные места слизистой оболочки прикрыты лишь слущенным эпителием. На поздних стадиях болезни эти участки могут занимать большие сегменты кишки.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Методы диагностики
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
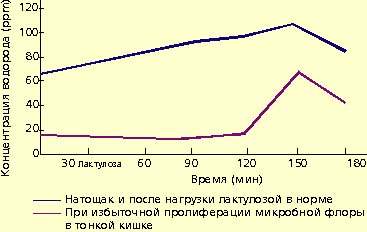 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
 |
Лечение
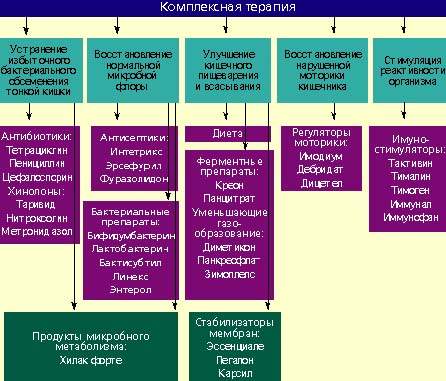
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
Антибактериальные препараты
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Бактериальные препараты
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
Регуляторы пищеварения и моторики кишечника
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Стимуляторы реактивности организма
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Профилактика дисбактериоза
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Клоацит птиц
Клоацит птиц
Клоацит птиц — воспаление слизистой оболочки клоаки. Болеет птица всех видов и возрастов, чаще молодые куры-несушки и утки.
Этиология. При превалировании в рационах протеинов, особенно жив-го происхождения, при недостатке сочных и зеленых кормов образуется избыток мочекислых солей и появляется раздражение ими слизистой оболочки клоаки. Предрасполагают к болезни недостаточность витаминов A, D, Е, минеральное голодание, антисанитарное состояние помещений (грязная подстилка). Причиной клоацита может быть поедание кормов с большим количеством остей злаковых (полова, мякина), снесение молодками очень крупных яиц, травма области клоаки.
Симптомы. В начальных стадиях болезни слизистая оболочка клоаки покрывается эрозиями, в дальнейшем развивается фибринозно мембранозное восп-е, образуются язвы, клоачное отверстие суживается, может развиться полная непроходимость. Кожа вокруг клоаки воспалена, перья запачканы фекалиями. У большинства несушек затрудняется или прекращается яйцекладка, птицы худеют.
Профилактика и лечение. При появлении больной птицы всему поголовью стада рекомендуется увеличить в 1,5-2 раза нормы ретинола, кальциферола и токоферола. Не допускают избытка в рационе белковых и жив-х кормов, вводят сочные корма или травяную муку. Больных несушек отделяют во избежание расклева, клоаку очищают от загрязнений, пленок и смазывают слизистую оболочку йодглицерином или фурацилиновой мазью.
Лечение клоацит у куриц
Основной целью владельца яичного стада является получение качественного яйца. Продуктивность несушки напрямую зависит от здоровья ее органов размножения. Болезни репродуктивной системы резко снижают количество и качество яиц. Одна из самых распространенных причин таких проблем у несушек – воспаление яйцевода.
Что такое воспаление яйцевода? Какие причины и признаки болезни? Как распознать воспаление яйцевода у несушек в стаде и как лечить эту патологию? Есть ли способы профилактики болезни?
Что такое яйцевод
Как устроен яйцевод у птиц и какие функции он выполняет?
Яйцевод является частью системы органов размножения. Он представляет собой мышечную трубку, расположенную в брюшной полости. В нем, собственно, и формируется яйцо. Кстати, у птиц один яичник и один яйцевод (левый). У уток иногда встречается два яичника и два яйцевода. Сам яйцевод состоит из пяти отделов. Каждый из них имеет свою функцию.
1. Воронка яйцевода. Это самая верхняя часть яйцевода, она имеет конусообразную форму. В нее падает желток-яйцеклетка из яичника. В нижней части воронки желток начинает обрастать белком (первый слой – градинковый белок). В воронке яйцевода яйцо находится 20-30 минут.
2. Белковый отдел. Длина этой части яйцевода у кур и уток составляет 25 — 40 см, у индеек – 36 — 50 см, у гусынь – 30 — 55 см. Здесь формируется следующий слой белка — плотный белок. В этом отделе яйцо находится 2,5 – 3 часа. В нижнем участке белкового отдела откладывается последний слой белка (жидкий) и начинает формироваться подскорлупная оболочка.
3. Перешеек. Участок яйцевода перед входом в матку. Длина его примерно 10 — 15 см. В этой части завершается формирование подскорлупной оболочки. Время прохождения яйца по перешейку – около 70 минут.
4. Матка. Это расширение яйцевода, в котором формируется скорлупа. В этой части яйцо находится дольше всего – 18 — 20 часов.
5. Влагалище – конечная часть яйцевода длиной около 5 см, с хорошо развитыми мускульными слоями. Благодаря мышцам влагалища яйцо выталкивается в клоаку и далее выводится наружу – происходит яйцекладка.
Всего формирование яйца у птиц занимает около 24 часов.
Чем опасно воспаление яйцевода
Воспаление яйцевода называется сальпингит. Возникновение патологии на одном из участков яйцевода будет вызывать соответствующие нарушения в структуре яйца. Воспаление воронки может стать причиной выпадения желтка в брюшную полость и развитие желточного перитонита. Если же болезнь поражает весь яйцепровод, то яйцекладка прекращается полностью.
Причины воспаления яйцевода
Факторов, провоцирующих воспаление яйцевода у птиц, очень много. Иногда болезнь вызывается сочетанием нескольких негативных воздействий. В первую очередь к ним относят различные патогенные микроорганизмы. Это кишечная палочка, стафилококк, стрептококк, сальмонелла, клебсиела, кампилобактерии. Часто инфекция попадает в яйцевод из воспаления клоаки при клоаците.
Инфекционный сальпингит могут вызывать вирусы (аденовирусы, вирус инфекционного бронхита кур) и гельминты.
При инфекционном бронхите развивается синдром «ложной несушки». Проявляется он у молодок в период начала яйцекладки. Значительный процент переболевшей в раннем возрасте птицы просто не способен нести яйца. Происходит это по причине недоразвитости яйцевода.
Способствуют развитию сальпингитов у птиц плохие условия содержания, несбалансированный рацион кормления, токсины различного происхождения, травмы живота.
При ранней стимуляции молодки к яйцекладке происходят микротравмы и даже разрывы яйцевода, так как организм птицы еще на готов к откладыванию яиц. Избыток в рационе калорий, жира, протеина, длинный световой день, высокая интенсивность освещения – все эти факторы могут обуславливать раннее начало яйцекладки и, как следствие, проблемы с яйцеводом.
Если несушка содержится в клетке, то из-за недостатка движения у нее может развиваться атония яйцевода (слабость мускулатуры). Яйцо задерживается в яйцеводе и становится причиной воспаления.
Признаки воспаления яйцевода у птиц
Воспаление яйцевода у птиц протекает преимущественно в хронической форме. Яйценоскость в стаде снижается. Для отдельных особей характерны длительные перерывы в снесении яиц. Первым признаком сальпингита становятся различные аномалии в строении яйца. Разновидности патологии яиц при воспалении яйцевода могут быть следующие.
• Неровная скорлупа. На поверхности скорлупы видны известковые наложения, наросты, шипы, бугорки и впадины.
• Лишенная окраски скорлупа.
• Деформированные яйца. Форма яйца изменяется, становится круглой или вытянутой, острый и тупой концы не различаются.
• Мелкие яйца. Яйца весом менее 35 г отмечаются у молодок на разносе или у взрослых кур в жаркую погоду, но могут быть и признаком сальпингита.
• Полное отсутствие скорлупы («литье яиц»). В этом случае само яйцо сформировано, но скорлупа отсутствует. Иногда такие яйца трудно обнаружить – они поедаются птицей или теряются в подстилке. Стоит отметить, что наиболее вероятная причина «литья яиц» — нарушение обмена кальция и фосфора.
• Красюки. Содержимое таких яиц равномерно окрашено в красноватый цвет.
При воспалении яйцевода из клоаки могут вытекать жидкий белок или гнойно-фибринозные массы. При прощупывании яйцевода через клоаку можно обнаружить сгустки фибрина (продукт воспаления), плотные образования или деформированные яйца.
Воспаление яйцевода часто вызывает нарушение сократимости его мышечной стенки, продвижение желтка затруднено. В просвете яйцевода скапливаются несформированные яйца. Иногда они окружены общей оболочкой из белка и фибрина. Были случаи, когда в полости яйцевода обнаруживали слоистые образования массой до 500 грамм.
При тяжелом течении болезни птица полностью прекращает яйцекладку и через некоторое время погибает.
При вскрытии тушки обнаруживают утолщенный яйцевод с кровоизлияниями в оболочке. Внутри него видны различные продукты воспаления – жидкость, деформированные яйца, сгустки фибрина и прочее.
Лечение болезни
Лечить воспаление яйцевода имеет смысл при инфекционной природе заболевания. В этом случае проводят лабораторные исследования, в ходе которых выделяют возбудитель и определяют его чувствительность к антибиотикам. По результатам теста назначают антибиотикотерапию.
При невыясненной причине болезни нормализуют кормление стада по следующим параметрам:
• кальций;
• фосфор;
• белок;
• витамины А, Д, Е, В2, В6, холин.
В рацион вводят свежие доброкачественные корма, сочные и зеленые корма, не допускают избытка белковых компонентов.
В птичнике устраняют все возможные травмирующие факторы.
Осложнения
Наиболее частым осложнением воспаления яйцевода является желточный перитонит, или овариосальпингоперитонит. При этом заболевании желток из яичника попадает не в яйцевод, а в брюшную полость несушки. Это вызывает воспаление брюшины и гибель птицы. Лечение желточного перитонита у несушек не практикуется. Принимают меры по профилактике болезни в стаде.
Профилактика воспаления яйцевода
Профилактика сальпингита заключается в соблюдении ветеринарно-санитарных и зоотехнических требований к содержанию несушек. Обращают внимание на следующие моменты:
• нежелательно содержать в одном птичнике разновозрастную несушку;
• соблюдать норму посадки птицы из расчета на один квадратный метр пола;
• устранить сырость в птичнике;
• обеспечить хорошую вентиляцию;
• при атонии яйцевода обеспечить птице возможность моциона;
• не допускать антисанитарии, своевременно менять подстилку на полу и в гнездах.
Несушек обеспечивают полноценным кормом, витаминными премиксами и источниками кальция.
Делаем краткие выводы. Воспаление яйцевода – заболевание несушек, резко снижающее яичную продуктивность стада. Птица несет некачественные яйца или совсем прекращает яйцекладку. При распространении процесса воспаления на брюшную полость или при других осложнениях несушка погибает.
Успешно лечить воспаление яйцевода можно при инфекционной природе заболевания. В этом случае птице выпаивают антибиотики или антибактериальные препараты. Если сальпингит вызван другими причинами (травмы, неправильное кормление и содержание) то больную птицу выбраковывают и проводят мероприятия по профилактике заболевания.