Синдром избыточного бактериального роста (СИБР)
Синдром избыточного бактериального роста (СИБР) – это чрезмерное разрастание популяции бактерий толстокишечного типа в тонком кишечнике и желудке, что приводит к нарушению пищеварения, появлению неприятных симптомов со стороны ЖКТ, развитию воспаления.
СИБР часто обнаруживается при других заболеваниях ЖКТ:
Причины избыточного бактериального роста в тонком кишечнике
В норме в кишечник колонизирован дружественными бактериями, которые препятствуют развитию патогенной микрофлоры. Каждый тип бактерий характерен для своего участка кишечника. На фоне недостаточности ферментов, иммунодефицита, нарушении функций ЖКТ, послеоперационных спаек, сниженного иммунитета, лактобактерии и другие представители микробиома толстого кишечника, попадающие в тонкий, начинают активно размножаться. К ним может присоединяться патогенная микрофлора.
Факторы потенциирующие риск развития синдрома избыточного бактериального роста в тонком кишечнике:
Неправильные детокс-протоколы с избытком кишечного спринцевания также являются фактором риска для СИБР. Детоксикация сложная процедура, к которой нужно подходить разумно, не зря о ней я рассказываю не в одном, а в трех вебинарах.
Симптомы синдрома избыточного бактериального роста
Симптомы СИБР можно разделить на общие и местные, которые проявляются со стороны ЖКТ.
Местные признаки СИБР:
Общие симптомы СИБР:
Симптомы СИБР настолько универсальны, что не трудно пропустить их, поэтому важно своевременно обратится к врачу и провести диагностику.
Что будет, если игнорировать признаки СИБР?
Симптомы СИБР сами по себе доставляют много неудобств: отрыжка, боли, процессы гниения и брожения в кишечнике, как следствие избыточное газообразование. Если игнорировать их – это приведет к усугублению СИБР и гораздо более тяжелым последствиям, например, мальабсорбции.
Мальабсорбция или недостаточное всасывание питательных веществ, которое развивается на фоне СИБР ведет к нарушению нутритивного обмена, усвоению и выработки витаминов, минеральному, водно-солевому дисбалансу. Это состояние приводит к ухудшению функций всего организма: появляется сонливость, утомляемость, апатия, может наблюдаться снижение веса. Если своевременно не принять меры, это может доходить до более тяжелых состояний, таких как костно-мышечная дистрофия, патологические изменения слизистых, кожи и ее производных. Кстати, у меня есть вебинар о питании для красоты кожи, волос и ногтей.
Рекомендации и диета при СИБР
Первый шаг – это за отдельными симптомами заметить синдром. Если лечить отдельные симптомы, а не причину СИБР, то заболевание будет рецидивировать снова и снова. Далее следует провести необходимые диагностические обследования: посев микрофлоры кишечника, дыхательный водородный тест на СИБР или другая методика на усмотрение врача. Также отслеживают дефицит витаминов В12, D, А, Е.
Отмечу, что лечением СИБР должен занимается врач, поскольку оно включает антибиотикотерапию, назначение кишечных антисептиков, заместительную терапию.
Чтобы ускорить процесс выздоровления, предупредить возникновение и повторного развития синдрома избыточного бактериального роста, необходимо отрегулировать питание. Особенно важно это для тех стадий, когда нарушено усвоение питательных веществ, для пациентов с целиакией и другими сопутствующими проблемами ЖКТ.
Важно исключить продукты, которые провоцируют местные симптомы, например, сырые овощи и бобовые при метеоризме. Чтобы восполнить и отрегулировать баланс кишечного микробиома, используются препараты-пробиотики, а с помощью питания, употребляя продукты пре- и пробиотики, можно еще больше усилить эффект от лечения.
Общие диетические рекомендации для неспециалистов давать сложно, поскольку рацион питания, который предложит диетолог-нутрициолог, должен учитывать состав микробиома кишечника конкретного человека, а также специфические проявления СИБР. В качестве основы можно использовать FODMAP-протокол, GAPS-диету. Если вы хотите получить больше информации о СИБР, узнать о синдроме избыточного грибкового роста, синдроме раздраженного кишечника, FODMAP-протоколе питания, приглашаю вас на модульное повышение квалификации диетолога, где мы рассматриваем эти и другие знания, применяемые в современной практике диетологов-нутрициологов во всем мире.
Как питаться при СРК и СИБР? Рассказываем о диете с низким содержанием FODMAP
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Диета с низким содержанием FODMAP была разработана для того, чтобы помочь больным при синдроме раздраженного кишечника (СРК) и синдроме избыточного бактериального роста (СИБР). Эта система питания ограничивает потребление определённых сахаров, которые вызывают диспептические синдромы: боль в животе, вздутие, метеоризм и т.д. Далее мы расскажем об основных принципах FODMAP-диеты, её эффективности и длительности применения. Обращаем ваше внимание, что эта статья не является призывом к самолечению. Переходить на лечебное питание нужно только по показаниям и под контролем врача.
Что такое FODMAP?
Диета с низким содержанием FODMAP была разработана исследователями австралийского Университета Monash в Мельбурне для помощи пациентам с синдромом раздраженного кишечника. В практических рекомендациях Всемирной гастроэнтерологической ассоциации (ВГА) говорится, что исследования, проведенные разными учёными по всему миру, подтвердили эффективность этой диеты в терапии пациентов с симптомами СРК.
Акроним FODMAP образован от слов «ферментируемые олигосахариды», «дисахариды», «моносахариды» и «полиолы». Всё это – специфические типы короткоцепочечных углеводов (сахаров), которые плохо абсорбируются (всасываются) в тонком кишечнике и вызывают сильное газообразование.
Соответственно, авторы диеты FODMAP предлагают уменьшить в питании количество продуктов, содержащих сахара. Это позволяет больным с СРК и СИБР контролировать изнуряющие симптомы, которые буквально не дают им жить. Далее мы назовём эти продукты и предложим им альтернативу.
Специалисты Университета Джона Хопкинса советуют воспринимать низкоуглеводную диету FODMAP как временное явление. Больному нужно выяснить, какие продукты являются его личными триггерами и вернуться к обычному питанию с небольшими поправками на раздражители. Врачи не рекомендуют длительно придерживаться этой диеты, потому что она подразумевает большое количество ограничений. Пациент может столкнуться с различными дефицитами и от этого впасть в депрессию, что вызовет обострение желудочно-кишечного заболевания.
Показания для диеты с низким содержанием FODMAP
По заявлению Всемирной гастроэнтерологической ассоциации, большая часть доказательств эффективности диеты с низким содержанием FODMAP относится к пациентам с синдромом раздражённого кишечника. Исследования показали, что лечебное питание снижает симптомы у 86% таких больных.
Но существует ряд патологий желудочно-кишечного тракта со схожей симптоматикой. В частности, это синдром избыточного бактериального роста и воспалительные заболевания кишечника – язвенный колит и болезнь Крона. В этих случаях тоже назначают FODMAP.
Важно понимать, что при ВЗК диета помогает контролировать симптомы, а не устранять воспаление.
В настоящее время учёные исследуют возможности диеты с низким содержанием FODMAP и при других состояниях: эндометриозе, детской колике, функциональной диспепсии, фибромиалгии, склеродермии и синдроме хронической усталости. Но весомых доказательств эффективности у исследователей пока нет.
Как перейти на FODMAP-диету
Как мы уже говорили, диета с низким содержанием FODMAP – это временная стратегия, направленная на выявление продуктов-триггеров. Исходя из этого, врачи рекомендуют больным придерживаться трёхступенчатой схемы действий:
Что есть можно и нельзя
Наибольшее количество FODMAP содержится в следующих продуктах (данные ВГА):
Альтернативные продукты с низким содержанием FODMAP:
Диета с низким содержанием FODMAP – это не обычная диета, на которую может перейти любой человек. Это лечебное питание, в которой нуждаются только пациенты с диагностированными заболеваниями желудочно-кишечного тракта и конкретной симптоматикой. Соответственно, поэтому и соблюдать диету нужно под контролем гастроэнтеролога и/или диетолога.
Модификация рациона больных синдромом избыточного бактериального роста как фактор повышения эффективности лечения
Синдром избыточного бактериального роста (СИБР) в тонкой кишке представляет собой патологическое состояние, обусловленное увеличением плотности колонизации тонкой кишки микрофлорой (более 10 5 КОЕ/мл кишечного аспирата), что может сопровождаться существенным снижением качества жизни больных из-за соответствующих клинических проявлений [1]. К наиболее частым клиническим проявлениям СИБР относятся изменение частоты и консистенции стула, боль в животе тянущего характера, вызванная перерастяжением кишечной стенки, избыточное газообразование, а также состояния, обусловленные уменьшением поступления макро- и микронутриентов вследствие их ускоренного выведения и избыточной утилизации микрофлорой [1].
По данным литературы, распространенность СИБР значительно варьируется и может достигать 84% у больных гастроэнтерологического профиля [2]. Устранение СИБР способствует существенному уменьшению выраженности симптомов, характеризующих данное состояние, и сопровождается повышением качества жизни пациентов [3, 4].
Избыточную продукцию водорода, метана или обоих газов определяют с помощью дыхательного теста с лактулозой. На основании такого теста выделяют соответственно три варианта СИБР [5]. В настоящее время для устранения СИБР используют антибактериальные препараты различных фармакологических групп [4]. При этом эффективность терапии может существенно отличаться при разных вариантах СИБР, но в целом не превышает 80% [4].
Считается, что гиперпродукция метана связана с избыточной колонизацией тонкой кишки археями [5]. Со структурными особенностями данных микроорганизмов может быть связана меньшая эффективность антибактериальных препаратов в устранении СИБР с гиперпродукцией метана [6]. Повысить эффективность терапии позволяет диета. Действительно, формированию состава кишечной флоры может способствовать паттерн питания человека [7–9].
Результаты ранее опубликованных исследований подтверждают зависимость между структурой питания и вероятностью выявления СИБР [10]. К факторам, обусловливающим более высокие шансы наличия СИБР, относят низкое потребление пищевых волокон, высокую частоту потребления блюд из красного мяса и употребление субтропических фруктов (гранат, киви). Кроме того, анализ паттернов питания демонстрирует достоверные отличия при разных вариантах СИБР. Привычные рационы у больных СИБР с гиперпродукцией метана характеризуются достоверно бόльшим потреблением лука, огурцов, томатов, кабачков, сладкого перца, семечковых фруктов (яблоки, груши и т.д.) и достоверно меньшим потреблением красного мяса (говядина и свинина) по сравнению с теми, у кого выявлен СИБР с избыточным ростом водород-продуцирующей флоры, и теми, у кого признаки СИБР отсутствуют [10].
Указанные особенности позволяют предположить увеличение эффективности лечения на фоне диетотерапии. Между тем в доступной литературе нами обнаружены лишь единичные работы по этой теме. Кроме того, в таких работах не учитывалась изложенная выше информация о структуре питания у больных СИБР. В связи с этим представляется актуальным проведение исследований модификации рациона с целью повышения эффективности лечения больных СИБР.
Критериями включения в исследование стали:
Данные пациентов не включались в конечный анализ, если:
Всем участникам исследования для устранения СИБР-СН4 назначали комбинированный препарат, содержащий тилихинол 100 мг и тилброхинол 200 мг (Интетрикс), по две капсулы два раза в день после еды в течение десяти дней [1]. Далее последовательно назначали пробиотический препарат Saccharomyces boulardii 250 мг (Энтерол) по одной капсуле три раза в день в течение трех недель. Пациентам основной группы (группа Д) на фоне терапии вводили специализированный рацион на весь период наблюдения. Больным контрольной группы (группа К) рекомендовали придерживаться привычного рациона питания. Больные были распределены по группам методом последовательных номеров.
Динамику симптомов во время фармакотерапии оценивали по специально разработанной форме вопросника об имеющихся симптомах (абдоминальная боль, вздутие живота, чувство неполного опорожнения кишечника) и их выраженности (по пятибалльной шкале Лайкерта) с описанием параметров стула (частота и индекс по Бристольской шкале кала). Учитывались усредненные данные за семь дней: до начала фармакотерапии, на первой и второй неделе ее проведения.
Эффективность терапии контролировали с помощью дыхательного теста с лактулозой через два месяца после завершения курса фармакотерапии. Схема набора пациентов в исследование и его дизайн представлены на рисунке.
Фактическое питание в домашних условиях оценивали методом 24-часового воспроизведения, причем адекватность указанных размеров порций контролировалась сертифицированным диетологом с использованием альбома фотографий пищевых продуктов разных порций. Нутриентный состав и калорийность рационов рассчитывали на основании справочника химического состава продуктов [13].
Модификация рациона. Специализированный рацион сформирован исходя из основного варианта стандартной диеты с модификацией состава белковых блюд (частота употребления блюд из рыбы и птицы сокращена до одного раза в неделю, увеличено число блюд из красного мяса и творога), овощей (замена томатов, огурцов, кабачков на корнеплоды, капусту и т.д.) и фруктов (семечковые до одного раза в неделю) для коррекции выявленных особенностей питания пациентов с СИБР-СН4. Для пациентов с избыточной активностью метаногенной флоры характерно высокое содержание белка в рационе, поэтому содержание белка в специализированном рационе ограничивалось 1,1 г/кг. Для облегчения усвоения белковые блюда использовались преимущественно в рубленом виде. Для каждого пациента подбирали изокалорийную диету и формировали семидневное меню в соответствии с возрастом, полом, массой тела и пищевыми привычками. Химический состав: белки – 67–82 г, в том числе животные 35–40 г, жиры общие – 61–77 г, в частности растительные 20–25 г, углеводы общие – 332–359 г. Такой рацион обеспечивал повышенное поступление пищевых волокон (40–49 г/сут), улучшал опорожнение кишечника и повышал эффективность антибактериальной терапии, в том числе за счет киселя, содержавшего инулин и куркумин (Интенорм). Режим питания предусматривал 5–6-кратный прием пищи. Было рекомендовано использовать блюда в отварном виде, готовить их на пару, запекать или тушить. Количество свободной жидкости – 1,5–2 л/сут. Пример однодневного меню представлен в табл. 1.
Приверженность лечению контролировали по телефону еженедельно методом формального опроса. Приверженность диетотерапии оценивали у всех пациентов на основании анализа фактического питания в день проведения контрольного дыхательного теста с лактулозой.
Для статистической компьютерной обработки данных использовали пакет программ SPSS 13.0 for Windows (США). С помощью данного пакета оценивали показатели выборки методами дескриптивной статистики. Для отображения центральной тенденции использован формат представления данных в виде средних значений и стандартного отклонения. При сравнении результатов между группами применяли метод Манна – Уитни и критерий хи-квадрат Пирсона. Результаты считались достоверными при p ≤ 0,05.
В процессе наблюдения из группы К выбыли 18 больных: 12 из них не соблюдали предписанную схему лечения, шесть – по завершении лечения в рамках исследования принимали антибактериальные препараты, что не позволило оценить данные по дыхательному тесту с лактулозой в конечной точке исследования. В группе Д из конечного анализа исключены данные 24 больных: у 20 пациентов при опросе выявлена неполная комплаентность к предписанному рациону, четыре пациента не выполнили рекомендации по фармакотерапии. Для конечного анализа оказались доступны данные 42 больных, успешно завершивших предписанную терапию без отклонений от протокола. У этих пациентов все результаты были получены в соответствии с протоколом исследования (рис. 1). Исходные характеристики групп представлены в табл. 2.
За весь период наблюдения у пациентов, получавших специализированный рацион, не отмечалось каких-либо симптомов плохой переносимости диеты или явлений «приедаемости». Достоверный положительный эффект специализированного рациона на частоту и консистенцию стула, а также на выраженность основных жалоб (вздутие живота, чувство неполного опорожнения кишечника, абдоминальную боль) наблюдался со второй недели (табл. 3). В основной группе эффективность терапии составила 35,2% (шесть из 17), в контрольной – 20,8% (пять из 24) (p = 0,3).
В силу высокой распространенности СИБР, ухудшения качества жизни больных и риска развития ряда осложнений (ухудшение обеспеченности макро- и микронутриентами, которые используются микрофлорой для обеспечения роста и жизнедеятельности, развитие эндотоксемии, возможность транслокации бактерий во внутреннюю среду организма при нарушении сопротивляемости) лечение, направленное на устранение СИБР и ликвидацию избыточной бактериальной колонизации слизистой оболочки тонкой кишки, представляет важную проблему современной медицины. В то же время стандартных схем лечения СИБР-СН4 не существует. Широко используемая в странах Западной Европы и США схема на основе комбинации рифаксимина и неомицина эффективна лишь в половине случаев [5]. Эффективность схем с тилихинолом и тилброхинолом, продемонстрированная ранее, не достигла целевых значений выше 80% [1].
В настоящей работе нами впервые показана возможность влияния модификации пищевого рациона на эффективность лечения больных СИБР-СН4 (данные одноцентрового пилотного рандомизированного открытого исследования с участием относительно небольшого количества пациентов).
Low FODMAP: рекомендованная диета при СРК
Low FODMAP: рекомендованная диета при СРК
I. Общая характеристика диеты low FODMAP
Ученые, занимающиеся исследованиями заболеваний органов желудочно-кишечного тракта, установили, что некоторые компоненты пищи могут провоцировать появление симптомов или усиливать их у пациентов с синдромом раздраженного кишечника (СРК), функциональным вздутием живота и некоторыми другими болезнями. К таким компонентам относятся определенные углеводы, которые хорошо расщепляются в кишечнике, однако плохо всасываются или не всасываются вовсе.
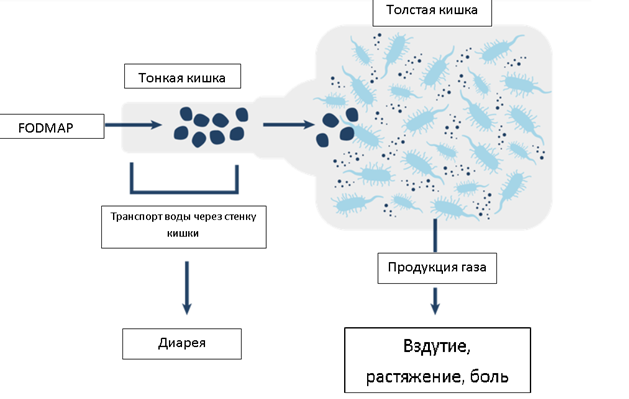
Какие же это углеводы? К ним относятся лактоза, фруктоза, фруктаны, галактаны, а также сахарные спирты. Данные вещества были объединены в группу FODMAP. Акроним FODMAP обозначает группу ферментируемых (F) углеводов – олиго- (O), ди- (D) и моносахаридов (M), а также полиолов (P). Невсосавшиеся углеводы активно перерабатываются бактериями толстой и тонкой кишки с образованием газов. Некоторые из них обладают высокой осмотической активностью, что приводит к перемещению жидкости в просвет кишечника – развивается послабление стула вплоть до диареи (см.рисунок ниже).
Рисунок – вероятный механизм возникновения/усиления симптомов у пациентов с СРК при употреблении пищи, богатой веществами FODMAP.
У здоровых людей симптомы вздутия живота и послабление стула могут развиться при употреблении большого количества углеводов FODMAP. Ярким примером служит диарея после съеденной сливы или черешни в большом количестве. У лиц с СРК порой достаточно небольшого превышения FODMAP веществ в рационе для появления или усиления симптомов. Это, например, наблюдается при наличии у пациента лактазной недостаточности или непереносимости фруктозы.
Лактазная недостаточность во взрослом возрасте – это снижение активности фермента лактазы, которая расщепляет молочный сахар лактозу в просвете тонкой кишки. Вероятность развития лактазной недостаточности увеличивается с возрастом, поскольку снижение активности фермента – это закономерный эволюционный процесс при переходе от грудного вскармливания на взрослый тип питания. Вторичная лактазная недостаточность может наблюдаться при некоторых заболеваниях кишечника инфекционного и воспалительного происхождения. Следствием низкой активности фермента лактазы является плохое расщепление молочного сахара, а употребление продуктов с большим количеством лактозы может привести к появлению описанных выше симптомов.
Непереносимость фруктозы как следствие плохого всасывания этого углевода – нередкая проблема в практике врача-гастроэнтеролога. Фруктоза, как и другие углеводы, всасывается в тонкой кишке, однако возможность усвоения фруктозы в кишечнике человека ограничена. Исследования на здоровых добровольцах показали, что 15 г фруктозы всасывается у 100% лиц, 25 г фруктозы – у 90% испытуемых, однако большую дозу углевода (50 г) могут усвоить лишь 20-30% лиц.
15 г фруктозы (доза, которая хорошо переносится практически всеми здоровыми лицами) – это много или мало? Такое количество фруктозы содержится в 250 г яблок или 300 г груш или 100 г кураги. Следует помнить, что помимо ягод и фруктов, фруктоза в большом количестве содержится в мёде, кукурузном сиропе, а также входит в состав многих промышленных продуктов питания в качестве альтернативы сахарозе.
Помимо лактозы и фруктозы существуют и другие углеводы FODMAP. Фруктаны являются углеводами, содержащимися в таких продуктах как пшеница, лук, чеснок и т.д. Они не подвергаются всасыванию в кишечнике, зато могут служить пищей для бактерий толстой кишки, что приводит к образованию избыточного количества кишечных газов.
Галактаны тоже относятся к углеводам, которые практически не всасываются в кишечнике из-за отсутствия необходимого фермента. Их, в частности, обнаруживают в бобах, красной фасоли и чечевице.
Полиолы или сахарные спирты содержатся в некоторых овощах, фруктах и грибах. Они могут быть в составе некоторых промышленных продуктов питания (ксилит, сорбит, маннитол в «диабетических» продуктах), а также нередко добавляются в жевательные резинки, леденцы от кашля, сиропы (в т. ч. лекарственные).
Поскольку в обычном рационе питания могут содержаться различные вещества FODMAP зачастую невозможно сразу понять, на какой конкретно углевод плохо «среагировал» кишечник. Более того, современная медицина может установить нарушение всасывания только некоторых (не всех!) углеводов FODMAP. Например, для диагностики лактазной недостаточности используется водородный дыхательный тест с лактозой или определение активности фермента лактазы в биоптате двенадцатиперстной кишки (взятом при гастроскопии). Тот же самый водородный дыхательный тест (в этом случае с раствором фруктозы) используется и для диагностики непереносимости фруктозы.
Гипотеза авторов была очень простой: известно, что какой-то из углеводов FODMAP (один или несколько) может вызвать появление или усиление кишечных симптомов. Чтобы доказать это, следует исключить потенциальные раздражители из рациона на некоторое время и оценить симптомы. Если вздутие живота, послабление стула исчезли или значительно уменьшились, значит какой-то из углеводов «виновен» в провокации симптомов. Остается только выяснить, какой именно.
Данная диета чем-то напоминает элиминационную диету у детей с предполагаемой пищевой аллергией, когда из рациона исключают наиболее вероятные продукты-аллергены, а затем постепенно вводят их в рацион с оценкой симптомов. Подобный подход используется и в диете low FODMAP: во время диеты оценивается эффект от исключения из рациона FODMAP углеводов, а затем выявляются продукты-провокаторы.
II. Эффективность диеты low FODMAP при желудочно-кишечных заболеваниях
Диета low FODMAP была оценена у пациентов с некоторыми желудочно-кишечными заболеваниями. Так, у пациентов с СРК соблюдение этой диеты показало снижение выраженности вздутия живота и интенсивности болей в животе по сравнению с обычной диетой и диетой, где содержание веществ FODMAP было высоким [2, 3]. В связи с этим ряд руководств по лечению СРК (например, рекомендации ВОЗ от 2015 года, рекомендации Канадской гастроэнтерологической ассоциации от 2019 года) отмечает эффективность диеты low FODMAP у части пациентов с СРК в отношении вздутия живота и болей в животе.
Крупные исследования диеты low FODMAP у пациентов с функциональным вздутием живота не проводились, однако до 75% больных СРК отмечали снижение выраженности вздутия живота при соблюдении данной диеты. С учетом этих данных, можно предположить, что диета low FODMAP будет не менее эффективной у тех лиц, которые отмечают вздутие живота как единственный симптом.
III. Этапы диеты low FODMAP
Этап 1. Исключение запрещенных продуктов. Необходимо строго соблюдать принципы диеты с исключением из рациона продуктов, богатых веществами FODMAP (перечень «запрещенных» и «разрешенных» продуктов с указанием количества приведен здесь). Период исключения запрещенных продуктов обычно составляет 3-6 недель. Однако при правильном подборе лечебной диеты и ее неукоснительном соблюдении улучшение самочувствия может наблюдаться уже на первой неделе.
Очень важно, чтобы на период исключения запрещенных продуктов рацион оставался разнообразным. Формирование меню в рамках Этапа 1 диеты должно быть основано на принципах рационального питания. Так, например, количество порций овощей в суточном рационе должно быть не менее 5, молока и кисломолочных продуктов (разрешенных диетой) 2-3 порции в день, фруктов – 2 порции, злаков и продуктов из них – 6-7 порций.
Размеры «порции» различается как внутри одной группы продуктов, так и между группами. Например, для большинства овощей одна порция обычно составляет 75 г. В группе молочных продуктов и заменителей молока 1 порция это 1 чашка (250 мл) молока, 3/4 чашки (200 мл) кисломолочных продуктов, 2 кусочка твердого сыра, 1/2 чашки (120 г) мягкого сыра или творога. Одна порция фруктов соответствует в среднем 100-150 г свежих плодов (1 банан, 1 груша, 1 апельсин или 2 мандарина, 2 киви) или 30-40 г сушёных фруктов или 1/2 стакана сока. В группе злаков одна порция это 1 кусок хлеба (40 г), полчашки приготовленных круп и макаронных изделий (75-120 г), 4 столовые ложки хлопьев и мюсли.
Завтрак может включать в себя следующие блюда:
Этап 2. Расширение диеты. В случае достижения эффекта на фоне диетотерапии (исчезновение или значимое уменьшение симптомов заболевания) рекомендуется постепенное введение в рацион продуктов с высоким содержанием веществ FODMAP. На этом этапе уточняются те FODMAP продукты, которые вызывают появление симптомов, а также определяется допустимое количество этих продуктов в рационе. При отсутствии эффекта от диеты low-FODMAP (в случае ее строгого соблюдения в течение 6 недель) пациент может вернуться к привычному рациону питания после консультации лечащего врача. Если эффект от диеты наступил до того, как истёк запланированный врачом срок (например, через 3 недели вместо 4-6), расширение диеты можно начать раньше.
Это наиболее важный этап диетотерапии. Решение вопроса о переходе на второй этап принимается после консультации с лечащим врачом, назначившим диету. Правильно выполненное расширение рациона позволит подобрать хорошо переносимые продукты. Что значит правильно? Попробуем разобраться.
Как было сказано выше, к веществам FODMAP относятся 5 разных углеводов. В некоторых продуктах содержится только один вид углеводов (например, в молоке присутствует только лактоза), в других – сразу несколько (ярким примером является арбуз, содержащий фруктозу, фруктаны и маннитол). Для того, чтобы установить реакцию на определенный углевод FODMAP, целесообразно сперва расширять рацион за счет продуктов, содержащих только один из перечисленных углеводов. Например, начать с молочных продуктов, чтобы исключить непереносимость лактозы. Затем – с мёда (источник фруктозы). Маннитол содержится в грибах, сорбитол – в свежем авокадо и персике. Фруктаны помимо некоторых фруктов (дыня и т.д.) являются единственным FODMAP углеводом в свежем репчатом и красном луке и чесноке. Галактаны присутствуют в значительном количестве в миндальном орехе.
Обычно при плохой переносимости определенного углевода (лактозы, фруктозы и т.д.) схожие симптомы будут наблюдаться и при употреблении в пищу других продуктов, содержащих этот углевод.
Не стоит начинать расширение диеты с продуктов, содержащих несколько углеводов. Например, яблоко содержит фруктозу и сорбитол, поэтому при появлении симптомов невозможно будет уточнить, на какой именно углевод так реагирует кишечник.
На введение одного продукта отводится 3 дня.
День 1 – употребление маленькой порции продукта. Поскольку реакция на углеводы FODMAP может отличаться у разных пациентов и обычно зависит от их количества, рекомендовано начать с половины рекомендованной порции. Это может быть, например 100 мл йогурта. Поскольку йогурт содержит лактозу, то в данном случае оценивается переносимость лактозы. Если симптомы (вздутие живота, послабление стула, усиление болей в животе) появились после употребления 100 мл йогурта, это может свидетельствовать о непереносимости даже маленького количества лактозы. Следует попробовать другой продукт с тем же самым углеводом через 3 дня. Если симптомы при употреблении маленькой порции отсутствуют, следует продолжить оценку переносимости обычной порции продукта на 2-й день.
День 2 – употребление стандартной порции продукта. Размеры стандартной порции для овощей, фруктов, злаков и молочных продуктов были описаны выше, более подробная информация представлена в таблицах с продуктами. Во второй день следует употребить в пищу стандартную порцию (например, 200 мл йогурта) с оценкой симптомов. При появлении вздутия живота, усиления болей в животе, послабления стула или других неприятных ощущений проба в день 3 не проводится. Через 3 дня можно попробовать другой продукт с тем же самым углеводом.
День 3 – употребление большой порции продукта. При хорошей переносимости обычной порции, можно оценить переносимость большего количества продукта на третий день. Например, выпить 400 йогурта за один прием пищи (двойная порция). Наличие симптомов будет свидетельствовать о том, что такое большое количество не следует употреблять в пищу. При отсутствии симптомов через три дня следует оценить переносимость других продуктов из той же группы. Например, для оценки переносимости лактозы это может быть творог, сметана, сливки, молоко (коровье, козье).
Каждый новый продукт оценивается по указанной выше схеме (день 1-2-3). Если пациент хочет установить точное количество продукта, который он может переносить (например, что будет при употреблении в пищу 50 мл йогурта?), то такую оценку можно провести дополнительно. Между пробами с двумя разными продуктами должно пройти 3 дня для того, чтобы полностью исключить влияние предыдущего теста на последующий.
После анализа переносимости различных продуктов внутри одной группы (например, группы молока и кисломолочных продуктов), можно перейти к оценке других углеводов. Попробуйте провести пробу на переносимость фруктозы с мёдом и манго. Следующей группой продуктов для оценки выберите, например, чечевицу, фундук и миндальный орех (содержат только галактаны). Гранат, грейпфрут, дыня и некоторые другие фрукты, чеснок и репчатый лук помогут оценить переносимость фруктанов. Сорбитол содержится в персике, абрикосе, авокадо, ежевике. Маннитол в большом количестве содержится в грибах (шампиньоны, белые грибы), а также в цветной капусте.
Далее можно будет провести оценку переносимости продуктов со сложным углеводным составом (могут содержать 2-3 углевода FODMAP). Принцип тестирования тот же самый: день 1-2-3.
Записывайте свои симптомы после проведения пробы с новыми продуктами и разными порциями этих продуктов!
Наименование продукта
День теста
Симптомы после употребления продукта в пищу